Obezitatea a devenit o problemă serioasă de sănătate publică în majoritatea ţărilor, ea afectând un segment de populație în continuă creștere, în unele ţări până la 75% din populație.
Obezitatea trebuie considerată mai puțin o problemă de estetică şi mai mult o problemă de sănătate, care atrage după sine complicații medicale, dizabilități temporare sau permanente, un cost mare pentru întreaga societate şi, nu în ultimul rând, scăderea duratei de viată.
Obezitatea este o boală în care se acumulează excesiv grăsime în organism din cauza consumului de alimente mai mare decât nevoile fiziologice ori, mai rar, din cauza unor dereglări metabolice. Este o boală cronică, condiționată genetic (fiecare persoana are în corp cca. 30-35 miliarde de celule adipoase) şi un factor determinant major pentru o serie de boli asociate (diabet zaharat, hipertensiune arterială, probleme articulare, afecțiuni respiratorii).
Chirurgia este considerată astăzi cel mai eficient tratament al obezității morbide. Odată cu scăderea ponderală toate consecințele obezității (comorbidităţile) enumerate anterior se ameliorează. Este posibilă vindecarea diabetului de tip II şi a hipertensiunii arteriale, dispar problemele respiratorii şi steatoza hepatică, scade riscul de cancer, prin diminuarea sau dispariția comorbidităţilor ducând la creșterea bunăstării şi a calității vieții pacienților.
CE ESTE CHIRURGIA BARIATRICĂ
Tehnicile operatorii care se adresează obezității sunt grupate sub denumirea de operații bariatrice, fiind realizate sub anestezie generală cu intubație oro-traheală.
Tehnicile de chirurgie bariatrică influențează balanța echilibrului energetic, diminuând considerabil aportul alimentar şi determinând organismul să consume energie din rezervele acumulate. Reducerea depozitelor de energie înseamnă diminuarea țesutului adipos, slăbire, recăpătarea aspectului normal, ușurarea semnificativă a funcțiilor vitale, dispariția sau ameliorarea importantă a maladiilor determinate de obezitate. Pacienții operați slăbesc treptat şi ar trebui să ajungă la o greutate convenabilă în circa 8-12 luni.
METODA LAPAROSCOPICĂ
Intervențiile chirurgicale se realizează pe cale laparoscopică, adică prin minimă invazivitate şi agresiune asupra țesuturilor implicate, lucru deosebit de important pentru reușita terapeutică finală la pacienții obezi.
Beneficiul chirurgiei laparoscopice este major la pacienții obezi, indiferent de patologia pentru care sunt operați, dimensiunile inciziilor nefiind influențate de grosimea peretelui abdominal!
Astfel se realizează mai multe breșe parietale abdominale (număr în funcție de tipul operației), cu dimensiuni cuprinse intre 5 si 15 mm, prin intermediul cărora, cu ajutorul unui sistem video performant vizualizează imaginea organelor intra-abdominale pe monitoare, şi a unor instrumente speciale (de sigilare a vaselor sangvine şi de sutură mecanică ‒ staplere), se realizează intervenții asupra stomacului şi intestinului.
Acest fapt constituie un avantaj foarte important tocmai la pacienții obezi, la care vindecarea plăgilor se realizează frecvent cu dificultate şi complicații.
Durerea după operația laparoscopică este minimă, aceasta fiind în concordanță cu limitarea la maximum posibil a traumatismului parietal. Pacientul se mobilizează rapid, se ridică din pat la câteva ore după operație, în câteva zile se întoarce la domiciliu şi în 12 săptămâni este complet integrat în mediul socio-profesional şi familial.
Eforturile fizice nu sunt o contraindicație pentru pacienții care au suferit recent o operație laparoscopică bariatrică; de altfel, ca după orice operație laparoscopică. Toate aceste caracteristici susțin laparoscopia ca standard de aur pentru efectuarea tehnicilor de chirurgie bariatrică, iar introducerea acestei metode a contribuit major la relansarea chirurgiei obezității!
Procedurile bariatrice sunt proiectate să realizeze o diminuare a excesului ponderal cuprinsă între 50 şi 90%! Diferența în plus sau minus ţine şi de reactivitatea individuală.
CELE 3 TIPURI DE OPERAŢII BARIATRICE
După mai bine de jumătate de secol în care au fost încercate şi propuse numeroase tehnici operatorii menite să ajute pacienții să piardă excesul ponderal, astăzi câteva tehnici sunt acceptate, recunoscute şi larg utilizate peste tot în lume.
Acestea pot fi grupate în 3 categorii: restrictive, malabsorbtive şi mixte/combinate.
 1. METODELE RESTRICTIVE – Mecanismul prin care metodele restrictive conduc la diminuarea excesului ponderal şi implicit dispariția sau ameliorarea comorbidităţilor asociate este reprezentat de limitarea aportului alimentar. Aceste metode se adresează stomacului, a cărui capacitate de rezervor o modifică:
1. METODELE RESTRICTIVE – Mecanismul prin care metodele restrictive conduc la diminuarea excesului ponderal şi implicit dispariția sau ameliorarea comorbidităţilor asociate este reprezentat de limitarea aportului alimentar. Aceste metode se adresează stomacului, a cărui capacitate de rezervor o modifică:
a. reversibil, ca în cazul inelului de silicon (Gastric Banding ‒ LAGB) sau plicaturării gastrice
b. ireversibil, ca în cazul gastrectomiei longitudinale (Sleeve Gastectomy ‒ LSG) sau al gastroplastiei verticale (Vertical Banded Gastroplasty ‒ VBG).
2. METODELE MALABSORBTIVE – se bazează pe ocolirea unei suprafețe importante a ariei de absorbție intestinală de către alimentele ingerate. Acestea vor străbate un drum mult scurtat spre ileonul terminal, unde vor întâlni secrețiile bilio-pancreatice ajunse aici pe un alt traseu intestinal. Se instalează astfel o malabsorbţie controlată, care determină organismul să utilizeze din resursele energetice acumulate în depozitele adipoase. Prototipul unor astfel de operații bariatrice este diversia bilio-pancreatica (Biliopancreatic Diversion ‒ BPD).
3. METODELE MIXTE – combină cele 2 principii, de restricție şi malabsorbţie, pacientul fiind determinat să consume o cantitate limitată de alimente, care va scurtcircuita o arie importantă de absorbție intestinală (mănâncă puțin şi din puținul pe care îl mănâncă se absoarbe doar o parte). Prototipul acestei categorii de operații bariatrice este by-passul gastric (RGB). Tot în această categorie intră şi switch-ul duodenal (DS).
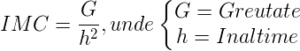 Criterii de selecție a pacienților:
Criterii de selecție a pacienților:
- IMC ≥ 40 kg/m2
- IMC ≥ 35 kg/m2 cu comorbidităţi
- IMC ≥ 30 kg/m2 cu diabet zaharat tip II
- Încercări repetate nereușite de a scădea în greutate prin diete şi sport
- Pacienți bine informați şi motivați, fără probleme semnificative psihologice
Nu există contraindicații absolute pentru chirurgia bariatrică. În schimb, există câteva contraindicații relative:
1. Insuficiența cardiacă severă, boala coronariană ischemică instabilă
2. Insuficiența respiratorie severă
3. Patologia neoplazică activă sau în tratament oncologic (intervenția se poate realiza la 5 ani după rezoluția fenomenului malign)
4. Ciroză hepatică cu hipertensiune portală
5. Dependență de alcool sau droguri ce este incontrolabilă
6. Capacitate intelectuală afectată
7. Anumite boli inflamatorii (boala Crohn pentru RGB, BPD, LAGB)
Intervenția chirurgicală laparoscopică poate fi dificilă în cazuri de hernii abdominale sau eventrații gigante, sindrom aderenţial intra-abdominal sever, creștere marcată în dimensiuni a ficatului, IMC foarte mare cu obezitate centrală marcată sau intoleranța fiziologică a intervenției laparoscopice datorată pneumoperitoneului. În aceste cazuri intervenția chirurgicală poate fi convertită la chirurgie deschisă, cu toate riscurile asociate acesteia.
Investigații preoperatorii:
1. Investigații de laborator: hemogramă, profil lipidic, hormoni tiroidieni, coagulogramă, profil metabolic, feritină.
2. Evaluare cardiologică: EKG, echocardiografie.
3. Evaluare pneumologică: radiografie pulmonară, teste funcționale
4. Endoscopie digestivă superioară
5. Echografie abdominală
6. Evaluări multidisciplinare: endocrinologică, diabetologică, psihologică, etc.
Complicațiile legate de chirurgia bariatrică pot fi sistematizate în:
1. Complicații intra-operatorii legate de anestezie sau de actul operator propriu-zis – hemoragii.
2. Complicații postoperatorii imediate (primele 30 zile):
a. hemoragii, fistule digestive, infecții intra-abdominale cauzate de dezuniri ale suturilor intestinale, contaminări ale plăgilor, stenoze digestive.
b. complicaţii respiratorii – atelectazii, pneumonii, trombembolism pulmonar, apneea în somn, plămân de șoc.
c. complicații gastrointestinale: ulcer, stenoze la nivelul anastomozelor şi ocluzii intestinale.
3. Complicații tardive (la mai mult de 30 zile) – ulcere, stenoze, obstrucții, deficite nutritive (proteice, vitaminice, minerale), hernii interne şi/sau eventrații, eșecuri ale scăderii ponderale.
4. Complicații de natură psihologică: depresii, eșecuri relaționale, modificări de personalitate.


